-
Cirugía de columna: opciones mínimamente invasivas
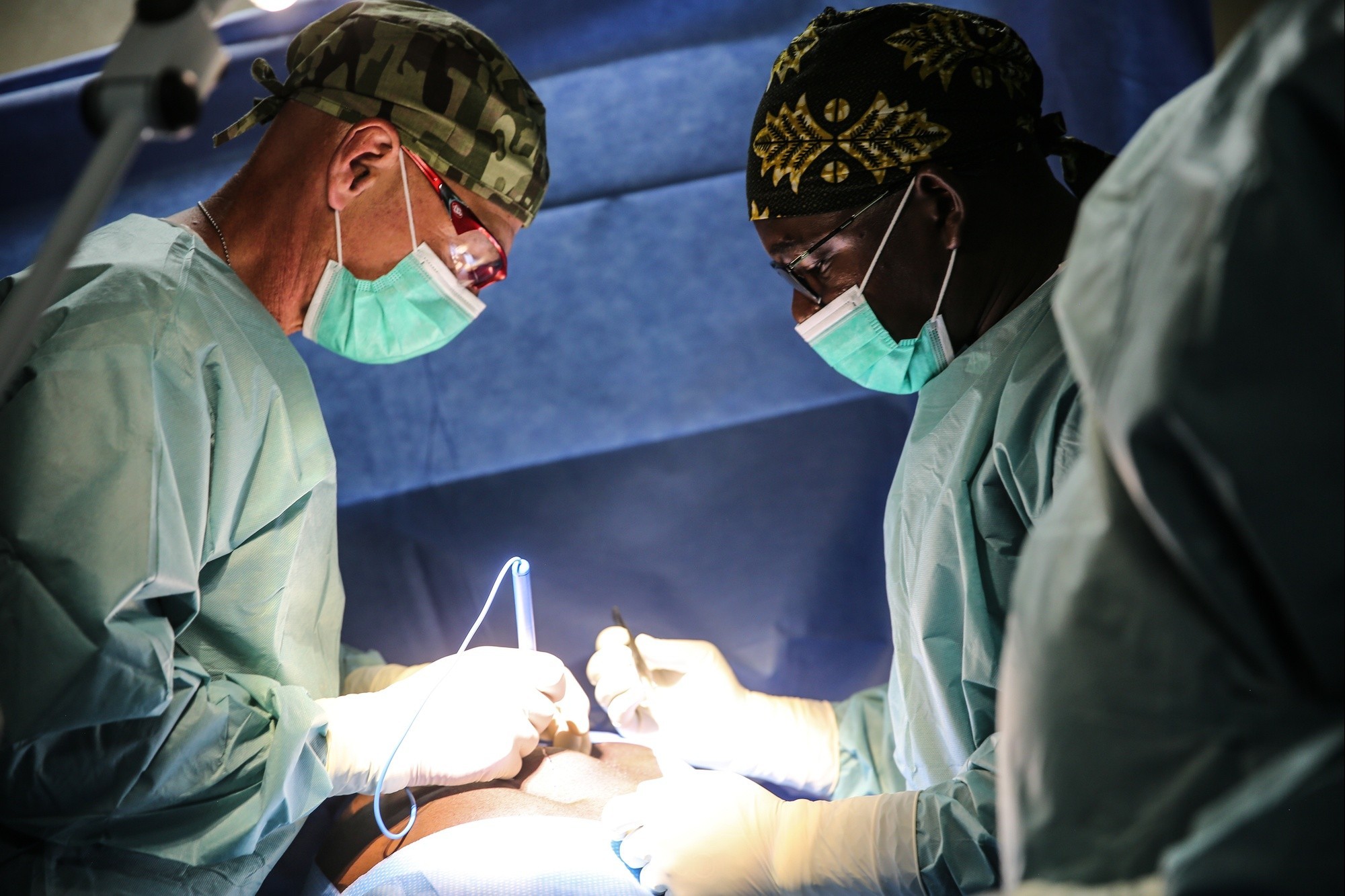 La cirugía de columna ha evolucionado hacia técnicas que buscan el mismo objetivo terapéutico de la cirugía abierta tradicional —aliviar el dolor, proteger la función neurológica y mejorar la estabilidad— con menor agresión a los tejidos. Las opciones mínimamente invasivas emplean incisiones pequeñas, dilatadores tubulares, navegación 3D y, en ciertos casos, endoscopia de columna o asistencia robótica. El resultado suele traducirse en menos dolor postoperatorio, menor sangrado, estancias hospitalarias más cortas y un retorno funcional acelerado. A continuación se presentan los procedimientos más utilizados, sus indicaciones frecuentes, beneficios y consideraciones clave para pacientes que evalúan una operación de columna con enfoque moderno.
La cirugía de columna ha evolucionado hacia técnicas que buscan el mismo objetivo terapéutico de la cirugía abierta tradicional —aliviar el dolor, proteger la función neurológica y mejorar la estabilidad— con menor agresión a los tejidos. Las opciones mínimamente invasivas emplean incisiones pequeñas, dilatadores tubulares, navegación 3D y, en ciertos casos, endoscopia de columna o asistencia robótica. El resultado suele traducirse en menos dolor postoperatorio, menor sangrado, estancias hospitalarias más cortas y un retorno funcional acelerado. A continuación se presentan los procedimientos más utilizados, sus indicaciones frecuentes, beneficios y consideraciones clave para pacientes que evalúan una operación de columna con enfoque moderno.Microdiscectomía: precisión para la hernia de disco
La microdiscectomía es una de las cirugías mínimamente invasivas más comunes cuando existe hernia de disco que comprime una raíz nerviosa y causa dolor radicular, hormigueo o debilidad. Mediante una incisión pequeña y con apoyo de microscopio o endoscopia, el cirujano retira el fragmento herniado y libera el nervio.
Ventajas: menor daño muscular, rápida recuperación y cicatriz discreta.
Candidatos típicos: pacientes con síntomas persistentes pese a rehabilitación, analgésicos o infiltraciones guiadas.
Objetivo: reducir el dolor irradiado y recuperar fuerza y sensibilidad, facilitando la rehabilitación de columna temprana.Descompresión focal (laminotomía/foraminotomía) en estenosis
En la estenosis del canal o el estrechamiento foraminal, el objetivo es ampliar el espacio neural para aliviar la compresión de las raíces. La laminotomía o foraminotomía mínimamente invasiva reseca de manera precisa porciones óseas o ligamentos engrosados mediante un acceso reducido.
Beneficios: menos sangrado y dolor comparado con descompresiones amplias, con reintegración acelerada a la marcha.
Indicaciones frecuentes: claudicación neurógena (dolor o pesadez en piernas al caminar que mejora al sentarse) o radiculopatía por estrechamiento foraminal.Artrodesis MIS: estabilización con menor agresión
La artrodesis o fusión mínimamente invasiva estabiliza segmentos con inestabilidad (por ejemplo, espondilolistesis degenerativa) o deformidad dolorosa. Emplea tornillos pediculares percutáneos y cage intersomático (TLIF/PLIF/LLIF) según la anatomía y los objetivos de realineación.
Herramientas clave: navegación 3D, fluoroscopia de baja dosis, monitoreo neurofisiológico e, incluso, asistencia robótica para optimizar la colocación de implantes.
Resultados esperados: reducción del dolor mecánico, mayor estabilidad y mejor tolerancia a la bipedestación y la marcha, con incisiones pequeñas y dolor postoperatorio relativamente menor.Endoscopia de columna: mínimo acceso, máximo enfoque
La endoscopia de columna ofrece abordajes transforaminales o interlaminares a través de portales de pocos milímetros. Permite tratar hernia de disco, estenosis focal y algunas lesiones del ligamento amarillo bajo visión de alta definición.
Ventajas: mínima agresión a tejidos blandos, menor tasa de infección y recuperación más ágil.
Consideraciones: requiere selección cuidadosa del caso, experiencia del equipo y una correlación clínica–imagenológica sólida para asegurar la indicación.Cifoplastia y vertebroplastia: control del dolor por fractura
Cuando existen fracturas vertebrales osteoporóticas dolorosas y refractarias al manejo conservador, la cifoplastia o vertebroplastia estabilizan el cuerpo vertebral mediante cementación controlada.
Beneficios: alivio del dolor generalmente temprano, mejora de la movilidad y menor necesidad de analgésicos.
Candidatos: pacientes con colapso vertebral doloroso y correlación en imagen.¿Quién es candidato a cirugía de columna mínimamente invasiva?
No toda la patología vertebral exige cirugía, pero son buenos candidatos quienes cumplen con:
- Síntomas persistentes tras 6–12 semanas de tratamiento conservador (rehabilitación, analgesia, ergonomía, bloqueos).
- Déficits neurológicos progresivos o dolor radicular discapacitante.
- Inestabilidad o deformidad con impacto funcional demostrado en imágenes.
- Expectativas realistas y compromiso con la rehabilitación de columna.
- Comorbilidades optimizadas (control de glucosa y presión, densidad ósea evaluada, suspensión de tabaco).
Ventajas clínicas de la mínima invasión
- Incisiones pequeñas y menor traumatismo muscular → menos dolor postoperatorio.
- Recuperación acelerada y estancias hospitalarias más cortas.
- Menor sangrado y menor riesgo de transfusión.
- Cicatrices discretas y mejor satisfacción estética.
- Retorno funcional más temprano, especialmente en procedimientos focales.
Tecnología que potencia la precisión
La cirugía de la columna vertebral mínimamente invasiva se apoya en herramientas avanzadas:
- Navegación 3D: guía la orientación de implantes y la anatomía en tiempo real.
- Fluoroscopia de baja dosis: reduce la exposición a rayos X.
- Microscopía y endoscopia: mejoran la visualización de estructuras críticas.
- Monitoreo neurofisiológico: vigila la integridad de raíces y médula durante la cirugía espinal.
- Asistencia robótica: aporta estabilidad y exactitud en trayectorias implantarias complejas durante artrodesis.
El rol de ERAS y la rehabilitación en la recuperación rápida
Los protocolos ERAS (Enhanced Recovery After Surgery) integran analgesia multimodal, control de náusea, hidratación adecuada y movilización temprana, reduciendo complicaciones y facilitando el alta. Tras la operación de columna, la rehabilitación inicia pronto con:
- Ejercicios de movilidad y estabilidad del core.
- Entrenamiento en higiene postural y ergonomía.
-
Progresión de marchas y fortalecimiento funcional adaptado a cada procedimiento.
Una adherencia alta al plan de rehabilitación de columna se asocia con mejores resultados y menor probabilidad de recaídas.
Preguntas clave para tu consulta
- ¿Mi diagnóstico (hernia, estenosis, espondilolistesis, fractura) justifica una cirugía de columna y cuál es la mejor técnica en mi caso?
- ¿Existe una alternativa mínimamente invasiva con beneficios comparables a la cirugía abierta?
- ¿Qué tecnología (como navegación 3D, monitoreo neurofisiológico o robótica) se utilizará y cómo incrementa la seguridad?
- ¿Cuáles son los riesgos y las tasas de complicaciones en mi perfil clínico?
- ¿Qué tiempos de recuperación estiman para volver a trabajar, conducir y hacer ejercicio?
- ¿Cómo será mi programa de rehabilitación y qué metas funcionales se medirán?
Consejos prácticos para decidir
- Solicita una segunda opinión si la cirugía es compleja o de múltiples niveles.
- Optimiza comorbilidades antes de la intervención: glucosa, presión arterial y densidad ósea.
- Suspende tabaco y sigue un plan nutricional con adecuada proteína para favorecer la cicatrización.
- Asegura el apoyo familiar y adapta tu hogar para una vuelta segura.
- Comprende qué cubre tu seguro (implantes, hospitalización, rehabilitación).
La cirugía de columna mínimamente invasiva no es “menor”; es una estrategia de alta precisión que, indicada en el paciente correcto, ofrece beneficios clínicos tangibles con recuperación optimizada. La selección cuidadosa del procedimiento, la tecnología apropiada y la rehabilitación de columna hacen la diferencia entre un resultado aceptable y uno excelente.
-
Cuándo acudir al cardiólogo CDMX en Hospital Ángeles: señales que no debes ignorar
La salud cardiovascular es uno de los pilares fundamentales del bienestar general. Sin embargo, muchas personas no acuden a revisión médica hasta que presentan síntomas graves o molestias persistentes. Consultar a un cardiólogo CDMX en Hospital Ángeles permite detectar y tratar enfermedades del corazón antes de que se conviertan en una emergencia. Con un enfoque preventivo, diagnóstico preciso y atención personalizada, los especialistas en cardiología ayudan a mantener la función cardíaca óptima y a reducir los riesgos asociados a padecimientos cardiovasculares.
La importancia de la atención temprana con un cardiólogo en CDMX
El corazón trabaja sin descanso para bombear sangre a todo el cuerpo, pero su desgaste puede pasar desapercibido durante años. Un chequeo con un cardiólogo CDMX no solo es necesario cuando hay síntomas, sino también como parte de un control rutinario, especialmente si existen factores de riesgo como antecedentes familiares, presión arterial elevada o colesterol alto. En Hospital Ángeles, los cardiólogos utilizan tecnología avanzada para evaluar la salud del corazón mediante estudios como el electrocardiograma, ecocardiograma o prueba de esfuerzo, herramientas clave para la detección temprana de arritmias, insuficiencia cardíaca o enfermedades coronarias.
Señales que indican que es momento de visitar al cardiólogo CDMX
Hay síntomas que el cuerpo manifiesta y que no deben ser ignorados. Uno de los más comunes es el dolor o presión en el pecho, que puede aparecer durante el esfuerzo físico o incluso en reposo. También son motivo de consulta la falta de aire, los mareos frecuentes, la hinchazón en piernas o tobillos y la fatiga inexplicable. Un cardiólogo CDMX puede determinar si estos signos se deben a un problema cardíaco o a otra causa. En el Hospital Ángeles, los especialistas analizan cada caso con precisión, considerando el historial clínico, los hábitos del paciente y los resultados de pruebas diagnósticas para establecer un tratamiento adecuado.
Factores de riesgo cardiovascular que requieren atención médica especializada
Más allá de los síntomas visibles, existen factores de riesgo que aumentan la probabilidad de sufrir enfermedades del corazón. Entre ellos destacan la hipertensión arterial, la diabetes mellitus, el colesterol alto, el tabaquismo, el sobrepeso y el sedentarismo. Las personas mayores de 40 años o con antecedentes familiares de infarto deben realizar evaluaciones periódicas con un cardiólogo CDMX. En el Hospital Ángeles, la atención integral permite no solo controlar estos factores, sino también prevenir complicaciones mediante programas de salud personalizados, que incluyen nutrición, ejercicio y seguimiento clínico continuo.
Cómo un cardiólogo CDMX en Hospital Ángeles puede ayudarte a cuidar tu corazón
El Hospital Ángeles cuenta con una red de especialistas en cardiología altamente capacitados que ofrecen atención basada en evidencia científica y tecnología de punta. Desde la prevención hasta el tratamiento de enfermedades cardiovasculares complejas, los cardiólogos CDMX del hospital diseñan estrategias adaptadas a las necesidades de cada paciente. Gracias a estudios diagnósticos como la angiografía, la resonancia magnética cardíaca y los monitores de ritmo, es posible detectar alteraciones en el flujo sanguíneo o en la estructura del corazón antes de que generen síntomas graves. Además, el hospital dispone de unidades especializadas en urgencias cardiológicas, donde la rapidez de la atención puede salvar vidas en casos de infarto o arritmias severas.
Chequeos preventivos: una inversión en salud cardiovascular
No es necesario esperar a tener molestias para visitar a un cardiólogo CDMX. Los chequeos preventivos son esenciales para mantener una buena salud cardiovascular, sobre todo en personas con presión alta, colesterol elevado o estrés crónico. En Hospital Ángeles, los especialistas ofrecen valoraciones preventivas que incluyen análisis clínicos, medición de presión arterial y evaluación del estilo de vida. Este enfoque integral permite identificar riesgos ocultos y establecer planes personalizados para mejorar la salud del corazón a largo plazo. La prevención es la mejor herramienta para evitar enfermedades graves y disfrutar de una vida plena.
Estilo de vida y recomendaciones de un cardiólogo CDMX
Un cardiólogo en CDMX no solo diagnostica y trata, sino que también educa al paciente sobre cómo cuidar su salud cardiovascular. En Hospital Ángeles, los médicos recomiendan adoptar hábitos saludables como mantener una dieta equilibrada, realizar actividad física al menos 30 minutos al día, evitar el tabaco y moderar el consumo de alcohol. También aconsejan controlar el estrés, dormir lo suficiente y realizar chequeos médicos regulares. Estas prácticas, combinadas con la orientación profesional, pueden reducir significativamente el riesgo de padecer enfermedades del corazón y mejorar la calidad de vida.
La experiencia y confianza del Hospital Ángeles
Elegir un cardiólogo CDMX en Hospital Ángeles significa contar con un equipo médico de excelencia respaldado por infraestructura moderna y atención personalizada. Cada consulta está enfocada en brindar confianza, seguridad y resultados precisos. Los pacientes reciben acompañamiento constante durante todo el proceso, desde la detección temprana hasta el tratamiento y la recuperación. Gracias a la experiencia de los especialistas y a la tecnología de última generación, el hospital se posiciona como un referente en salud cardiovascular en la Ciudad de México.
 Visitar al cardiólogo CDMX en Hospital Ángeles no debe verse como una medida extrema, sino como un acto de responsabilidad hacia uno mismo. Escuchar las señales del cuerpo, atender los factores de riesgo y acudir a revisión periódica puede marcar la diferencia entre una vida saludable y una enfermedad crónica. Cuidar el corazón es cuidar la vida, y hacerlo de la mano de especialistas comprometidos es el primer paso hacia un futuro más sano.
Visitar al cardiólogo CDMX en Hospital Ángeles no debe verse como una medida extrema, sino como un acto de responsabilidad hacia uno mismo. Escuchar las señales del cuerpo, atender los factores de riesgo y acudir a revisión periódica puede marcar la diferencia entre una vida saludable y una enfermedad crónica. Cuidar el corazón es cuidar la vida, y hacerlo de la mano de especialistas comprometidos es el primer paso hacia un futuro más sano. -
Seguridad y protocolo: abdominoplastia en Hospital Ángeles
La abdominoplastia es un procedimiento de contorno corporal que, cuando se realiza bajo estándares estrictos de seguridad clínica, ofrece resultados estéticos y funcionales con alta satisfacción del paciente. En Hospital Ángeles, la seguridad no es un paso aislado, sino un proceso integral que inicia desde la primera valoración y se extiende hasta el seguimiento a largo plazo. Este artículo describe, paso a paso, el protocolo que sigue la institución para que tu abdominoplastia sea una experiencia cuidada, transparente y basada en buenas prácticas.
Evaluación preoperatoria: base del protocolo seguro
El primer eslabón del protocolo es la valoración médica integral. El equipo revisa tu historia clínica, identifica comorbilidades (hipertensión, diabetes, enfermedades tiroideas, trastornos de la coagulación), verifica alergias y el uso de medicamentos o suplementos. Se solicitan análisis de laboratorio y, según el caso, estudios cardiopulmonares y valoración por anestesiología.
Además, se evalúan variables clave del abdomen: calidad de piel, exceso cutáneo, presencia de diástasis de rectos, distribución de grasa y antecedentes de cirugías o cesáreas. Con ello se define si procede una abdominoplastia completa, mini abdominoplastia o lipoabdominoplastia (combinada con liposucción).Criterios recomendados antes de la cirugía:
- Peso estable durante 3–6 meses y un IMC ideal o cercano.
- Suspensión de tabaco al menos 4–6 semanas antes y después.
- Control de enfermedades crónicas y ajuste de fármacos que aumenten el sangrado.
- Expectativas realistas, entendiendo beneficios y límites del procedimiento.
Planeación quirúrgica personalizada
La planeación es una hoja de ruta centrada en la seguridad: selección de técnica, manejo de flancos para un contorno armónico, definición del vector de tensión cutánea, necesidad de plicatura muscular y reposicionamiento umbilical. El equipo de Hospital Ángeles alinea la estrategia quirúrgica con tu anatomía y objetivos, documenta el proceso con fotografías médicas y explica riesgos, alternativas y tiempos de recuperación en un consentimiento informado claro.
Estandarización anestésica y control intraoperatorio
Durante la abdominoplastia, la anestesia es administrada por especialistas que realizan monitoreo continuo de signos vitales y balance de fluidos. El protocolo incluye:
- Profilaxis antibiótica según guías y tu perfil clínico.
- Prevención de tromboembolismo venoso con medidas mecánicas (medias o dispositivos de compresión) y, en casos seleccionados, estrategias farmacológicas.
- Técnica cuidadosa para reducir sangrado y formación de seromas, con hemostasia minuciosa y liberación de tensiones que protegen la microcirculación.
- Colocación selectiva de drenajes (cuando está indicado) para favorecer el manejo de fluidos en los primeros días.
La meta es preservar la perfusión tisular, evitar sobrecorrecciones que generen rigidez y lograr una cicatriz baja, simétrica y oculta por la ropa interior.
Protocolo postoperatorio: cuidados que disminuyen riesgos
Tras la abdominoplastia, el protocolo de Hospital Ángeles contempla control del dolor con analgesia multimodal, movilización temprana y faja de compresión para apoyar el contorno y reducir la inflamación. Los drenajes, si se utilizan, se retiran cuando el gasto es mínimo y el tejido muestra buen acoplamiento.
Pautas frecuentes de cuidado:
- Caminar suavemente desde el primer día para reducir riesgo de coágulos.
- Dormir con ligera flexión de cadera durante los primeros días para evitar tensión en la incisión.
- Higiene de la herida, vigilancia de signos de infección y asistencia a controles programados.
- Uso de silicona tópica y fotoprotección en cuanto el equipo lo autorice para optimizar la calidad cicatricial.
- Reincorporación gradual a actividades y ejercicio según indicaciones médicas.
Riesgos y cómo el protocolo los minimiza
Toda cirugía implica riesgos como hematoma, seroma, infección, dehiscencia (apertura de herida), trombosis venosa, irregularidades de contorno o cambios en la sensibilidad. El protocolo reduce estos escenarios mediante:
- Selección adecuada de pacientes (criterios clínicos y de estilo de vida).
- Técnica quirúrgica conservadora con hemostasia y tensión equilibrada.
- Profilaxis antibiótica y tromboembólica.
- Seguimiento estrecho y accesible para resolver dudas o señales de alarma a tiempo.
El consentimiento informado es parte activa del protocolo, no un formalismo. Se discuten riesgos individuales y se responden preguntas con transparencia.
Cicatriz y resultados: seguridad también es estética sostenible
Una abdominoplastia segura considera tanto la salud como el resultado a largo plazo. La incisión se planifica baja, respetando pliegues naturales y la curvatura del pubis. La longitud de la cicatriz depende del exceso cutáneo retirado: a mayor redundancia, mayor extensión. Con cuidados adecuados, la cicatriz madura en varios meses y el abdomen va recuperando su elasticidad y movilidad natural.
Los resultados comienzan a apreciarse desde el posoperatorio inmediato, pero el aspecto definitivo suele consolidarse entre 3 y 6 meses cuando el edema disminuye y el tejido se asienta. Mantener un peso estable, una nutrición equilibrada, hidratación y hábitos saludables es clave para prolongar los beneficios.
Preguntas frecuentes sobre seguridad en abdominoplastia
¿La abdominoplastia es un método para adelgazar?
No. La abdominoplastia es un procedimiento de contorno corporal. Lo ideal es llegar a la cirugía con un peso cercano a tu objetivo para optimizar seguridad y resultados.¿Puedo combinar la abdominoplastia con otros procedimientos?
En casos seleccionados, sí. Es común combinar con liposucción para armonizar cintura y flancos. La decisión depende del tiempo quirúrgico, tu estado de salud y la estrategia que maximice la seguridad.¿Qué tan dolorosa es la recuperación?
El protocolo de analgesia multimodal controla eficazmente el dolor. Las molestias suelen ser manejables y disminuyen progresivamente durante las primeras semanas.¿Existe riesgo de perder sensibilidad?
Puede presentarse hiposensibilidad temporal en ciertas zonas del abdomen. Habitualmente mejora con el tiempo conforme las terminaciones nerviosas se readaptan.¿Cuándo puedo volver al trabajo y al ejercicio?
En empleos de oficina, muchas personas retornan entre 10 y 14 días; para actividades físicas intensas, se requiere más tiempo y autorización médica.Ruta segura para iniciar en Hospital Ángeles
Si estás considerando una abdominoplastia en Hospital Ángeles, el primer paso es agendar una valoración con un cirujano plástico certificado. En tu consulta se revisarán antecedentes, se definirá la técnica más conveniente y se explicará el protocolo de seguridad de manera detallada. La meta es que tomes decisiones informadas, con expectativas realistas y el acompañamiento de un equipo multidisciplinario.

-
¿Cómo elegir al mejor traumatólogo en Monterrey para mi recuperación?
Cuando se trata de la salud musculoesquelética, elegir al especialista adecuado puede marcar una gran diferencia en la calidad del tratamiento y en la recuperación. Un buen diagnóstico, un plan terapéutico acertado y el acompañamiento profesional adecuado son clave para superar lesiones óseas, articulares o musculares. Si estás considerando consultar a un especialista, seguramente te has preguntado cómo elegir al mejor traumatólogo en Monterrey para tu recuperación. Esta decisión debe tomarse con base en criterios médicos, éticos y personales que garanticen tu bienestar a corto y largo plazo.
Formación y certificaciones del especialista
El primer paso para tomar una decisión informada es verificar que el traumatólogo cuente con la formación profesional adecuada. Un traumatólogo en Monterrey debe ser médico general con especialidad en ortopedia y traumatología, además de estar avalado por el Consejo Mexicano de Ortopedia y Traumatología.
La pertenencia a asociaciones médicas, como la Sociedad Mexicana de Ortopedia, es un indicador positivo. Estas certificaciones garantizan que el especialista se encuentra actualizado en cuanto a técnicas quirúrgicas, tratamientos conservadores y manejo integral del paciente.
También es recomendable verificar que el médico esté registrado ante la Secretaría de Salud o que tenga cédula profesional vigente, datos que puedes consultar en plataformas oficiales como el Registro Nacional de Profesionistas.
Experiencia clínica y áreas de subespecialidad
No todos los traumatólogos tratan los mismos tipos de lesiones. Algunos se enfocan en cirugía de rodilla, otros en columna vertebral, hombro, cadera o traumatología deportiva. Por esta razón, es importante que el especialista que elijas tenga experiencia en el tipo de lesión que padeces.
Por ejemplo, si sufriste una rotura de ligamentos en la rodilla tras una lesión deportiva, te conviene acudir con un traumatólogo en Monterrey con experiencia en artroscopía y medicina del deporte. En cambio, si padeces desgaste en la cadera o columna por edad, un especialista en cirugía reconstructiva o en columna vertebral será más adecuado.
Los hospitales y clínicas suelen publicar el perfil de sus médicos, donde podrás consultar su trayectoria, procedimientos realizados y áreas de enfoque.
Tecnología y calidad del centro médico
Otro criterio importante es el entorno en el que trabaja el traumatólogo. Los centros de salud en Monterrey que cuentan con equipos de diagnóstico por imagen, quirófanos bien equipados y personal médico interdisciplinario, ofrecen una ventaja importante durante el proceso de atención.
Un buen traumatólogo debe tener acceso a resonancias magnéticas, rayos X digitales, tomografías y laboratorios clínicos que le permitan obtener un diagnóstico preciso. Además, es un valor añadido que trabaje en conjunto con fisioterapeutas, anestesiólogos y rehabilitadores físicos.
Esto no solo optimiza los tiempos de recuperación, sino que también minimiza riesgos durante procedimientos quirúrgicos o tratamientos prolongados.
Opiniones de otros pacientes
En la era digital, las experiencias de otros pacientes se han convertido en una fuente útil de información. Plataformas como Google Reviews, Doctoralia o páginas web de hospitales permiten conocer la percepción de quienes han sido atendidos por un determinado traumatólogo en Monterrey.
Es recomendable leer varias opiniones y enfocarse en aspectos clave como:
- Trato humano y empatía del médico.
- Claridad en la explicación del diagnóstico y tratamiento.
- Tiempo de espera en consultas.
- Resultados obtenidos tras la intervención o tratamiento.
- Atención posquirúrgica o seguimiento médico.
Aunque cada experiencia es subjetiva, identificar patrones positivos o negativos puede ayudarte a tomar una mejor decisión.
Disponibilidad y cercanía geográfica
La frecuencia de las consultas médicas, sesiones de fisioterapia o revisiones postoperatorias puede hacer que la ubicación del consultorio sea un factor relevante. Elegir a un traumatólogo en Monterrey que esté relativamente cerca de tu domicilio o trabajo puede facilitar la constancia en el tratamiento, especialmente si se requiere un seguimiento prolongado.
También es importante verificar si el especialista tiene disponibilidad para agendarte en un plazo corto, lo que puede ser clave en casos de lesiones agudas que requieren atención pronta.
Algunos médicos cuentan con agendas muy saturadas o solo atienden ciertos días de la semana, por lo que conviene considerar si esto se ajusta a tus necesidades y tiempos.
Comunicación clara y confianza
Una buena relación médico-paciente es esencial para lograr una recuperación exitosa. El mejor traumatólogo no solo es aquel con más años de experiencia o conocimientos técnicos, sino también el que se toma el tiempo para escuchar tus síntomas, resolver tus dudas y explicarte de forma clara las opciones de tratamiento disponibles.
Durante la primera consulta, evalúa si el especialista te inspira confianza, si te explica de forma comprensible el diagnóstico, y si está dispuesto a ofrecer alternativas según tus expectativas o limitaciones. Sentirse escuchado y comprendido mejora la adherencia al tratamiento y favorece mejores resultados clínicos.
Costos y cobertura médica
Si cuentas con seguro médico, verifica que el traumatólogo esté dentro del cuadro de especialistas de tu aseguradora. Muchos traumatólogos en Monterrey trabajan tanto en instituciones privadas como en hospitales públicos, por lo que existen opciones para diversos presupuestos.
Además de las consultas, es útil informarse sobre los costos aproximados de los procedimientos que podrías necesitar: estudios de imagen, inmovilizaciones, terapias o intervenciones quirúrgicas. Contar con esta información te ayudará a planificar económicamente tu tratamiento.
Elegir al mejor traumatólogo en Monterrey implica evaluar varios factores: formación académica, experiencia específica, calidad del centro médico, cercanía, disponibilidad y capacidad de comunicación. Este proceso de selección es parte esencial del camino hacia una recuperación exitosa, ya que el acompañamiento adecuado puede acelerar tu rehabilitación, evitar complicaciones y mejorar tu calidad de vida.
-
¿Cuándo iniciar un tratamiento para cáncer y por qué el tiempo es crucial?
El diagnóstico de cáncer representa un momento decisivo en la vida de cualquier persona. Frente a esta noticia, una de las primeras dudas que surgen es cuándo comenzar el tratamiento para cáncer. Este aspecto no solo genera inquietud emocional, sino que tiene implicaciones clínicas fundamentales. El tiempo entre el diagnóstico y el inicio de la terapia puede influir directamente en la eficacia del tratamiento, el pronóstico y la calidad de vida del paciente.
Importancia del tiempo en el tratamiento oncológico
 Iniciar un tratamiento para cáncer en el momento adecuado es esencial para evitar la progresión del tumor y limitar su diseminación a otros órganos. En muchos tipos de cáncer, las células malignas se reproducen rápidamente, y un retraso prolongado puede permitir que el tumor crezca, se vuelva más agresivo o invada tejidos vecinos.
Iniciar un tratamiento para cáncer en el momento adecuado es esencial para evitar la progresión del tumor y limitar su diseminación a otros órganos. En muchos tipos de cáncer, las células malignas se reproducen rápidamente, y un retraso prolongado puede permitir que el tumor crezca, se vuelva más agresivo o invada tejidos vecinos.Estudios clínicos han demostrado que, especialmente en los cánceres de rápido crecimiento como el cáncer de páncreas, pulmón o algunos tipos de linfomas, el inicio oportuno del tratamiento puede ser determinante para mejorar la tasa de supervivencia. En otros casos, como el cáncer de próstata de crecimiento lento, puede contemplarse una vigilancia activa, pero siempre bajo criterios médicos específicos.
Evaluación médica: clave para determinar el inicio
No existe un único momento universal para comenzar el tratamiento oncológico. El tiempo adecuado depende de múltiples factores que deben ser cuidadosamente valorados por el equipo médico:
- Tipo y agresividad del tumor: Algunos cánceres requieren intervención inmediata, mientras que otros permiten una planificación más detallada.
- Estadio clínico: El tratamiento puede variar si el tumor está localizado, avanzado o ha producido metástasis.
- Estado general del paciente: La condición física, enfermedades previas y capacidad inmunológica pueden influir en la tolerancia al tratamiento.
- Estudios diagnósticos complementarios: Es necesario realizar tomografías, resonancias, biopsias y marcadores moleculares para establecer un plan terapéutico preciso.
En muchos casos, aunque el diagnóstico esté confirmado, es indispensable esperar unos días o semanas para completar todos los estudios requeridos antes de iniciar una terapia eficaz y segura.
¿Qué sucede si se retrasa el tratamiento?
Retrasar el inicio del tratamiento para cáncer sin una justificación médica puede tener consecuencias importantes. Los riesgos más relevantes incluyen:
- Crecimiento tumoral acelerado: Algunas neoplasias aumentan su tamaño de forma exponencial, lo que complica las opciones terapéuticas.
- Metástasis: El tumor puede diseminarse a órganos distantes, reduciendo la posibilidad de curación.
- Resistencia al tratamiento: Los tumores más avanzados pueden responder peor a las terapias convencionales.
- Deterioro general del paciente: El cáncer puede causar pérdida de peso, fatiga, anemia y otras complicaciones que limitan la tolerancia a los tratamientos.
Si bien existen protocolos clínicos que permiten cierto margen de espera, es fundamental que cualquier retraso esté justificado, vigilado y no supere los tiempos establecidos por las guías médicas internacionales.
Casos donde se puede esperar con seguridad
Existen ciertos contextos donde el inicio del tratamiento puede ser postergado de forma segura, siempre bajo supervisión médica. Entre ellos:
- Cáncer de próstata de bajo riesgo: En algunos hombres con tumores de crecimiento lento, se prefiere observar y monitorear regularmente antes de intervenir.
- Cáncer de mama ductal in situ: En estadios muy tempranos, es posible realizar estudios complementarios sin que el tumor represente una amenaza inmediata.
- Cáncer hematológico crónico: Algunas leucemias crónicas o mielodisplasias pueden observarse durante meses antes de iniciar una terapia.
Aun en estos casos, se requieren controles periódicos con estudios clínicos y laboratoriales para detectar cualquier signo de progresión.
Tratamiento inmediato: cuándo es urgente actuar
Algunos escenarios clínicos obligan a iniciar el tratamiento sin demora. Estos incluyen:
- Síndrome de compresión medular: El crecimiento tumoral afecta la médula espinal y puede producir parálisis irreversible.
- Síndrome de vena cava superior: El tumor comprime esta vena y afecta el retorno venoso, provocando edema, dificultad respiratoria o pérdida de conciencia.
- Leucemias agudas: En estos casos, el recuento celular puede elevarse rápidamente, provocando fallas orgánicas.
- Tumores cerebrales con efecto de masa: La presión intracraneal puede provocar daño neurológico grave si no se actúa con rapidez.
En estos contextos, se comienza con tratamientos de emergencia, como quimioterapia urgente, radioterapia o cirugía descompresiva, antes de seguir con terapias a largo plazo.
Coordinación multidisciplinaria para un tratamiento oportuno
El tratamiento para cáncer no es una decisión aislada. Involucra a un equipo multidisciplinario que incluye oncólogos médicos, cirujanos oncológicos, radioterapeutas, patólogos y otros especialistas. Esta coordinación permite definir cuál es el mejor momento para intervenir, con base en evidencia científica y en la situación particular del paciente.
Una buena comunicación entre el personal médico y el paciente es esencial para evitar demoras innecesarias. En muchas ocasiones, el desconocimiento, la incertidumbre o la desinformación generan miedo o rechazo que retrasan la atención médica oportuna. Por ello, es vital que el paciente reciba orientación clara sobre los riesgos y beneficios del tratamiento temprano.
Comenzar el tratamiento para cáncer en el momento correcto no solo mejora las probabilidades de éxito terapéutico, sino que también reduce complicaciones futuras y brinda mayor estabilidad emocional al paciente y su entorno. Consultar de forma oportuna con un equipo oncológico especializado puede marcar una diferencia significativa en el manejo de la enfermedad.
-
¿Qué tipos de terapia ofrece un psicólogo en CDMX?
 La atención psicológica ha evolucionado de manera significativa, ofreciendo enfoques diversos para adaptarse a las necesidades particulares de cada persona. En la Ciudad de México, existen múltiples opciones terapéuticas que van más allá del modelo tradicional, abarcando desde tratamientos enfocados en la resolución de problemas puntuales hasta procesos profundos de autoconocimiento. Saber qué tipo de terapia puede ofrecer un psicólogo en CDMX permite tomar decisiones informadas y acercarse a un proceso terapéutico con mayor confianza y claridad.
La atención psicológica ha evolucionado de manera significativa, ofreciendo enfoques diversos para adaptarse a las necesidades particulares de cada persona. En la Ciudad de México, existen múltiples opciones terapéuticas que van más allá del modelo tradicional, abarcando desde tratamientos enfocados en la resolución de problemas puntuales hasta procesos profundos de autoconocimiento. Saber qué tipo de terapia puede ofrecer un psicólogo en CDMX permite tomar decisiones informadas y acercarse a un proceso terapéutico con mayor confianza y claridad.Terapia cognitivo-conductual: una intervención centrada en el presente
La terapia cognitivo-conductual (TCC) es uno de los enfoques más utilizados por los psicólogos en la Ciudad de México, especialmente por su eficacia comprobada en el tratamiento de trastornos como la depresión, la ansiedad, las fobias, el trastorno obsesivo-compulsivo y los trastornos de alimentación.
Este tipo de terapia se enfoca en identificar los pensamientos automáticos negativos que provocan emociones disfuncionales y conductas perjudiciales. A través de herramientas prácticas, el paciente aprende a modificar esas creencias para responder de forma más adaptativa a las situaciones que enfrenta.
Es una opción ideal para quienes buscan una intervención estructurada, con objetivos concretos y resultados medibles en un plazo relativamente corto.
Psicoterapia psicoanalítica o psicodinámica: exploración de la historia personal
Muchos psicólogos en CDMX trabajan desde un enfoque psicodinámico, inspirado en el psicoanálisis, que busca comprender los conflictos emocionales inconscientes que se originan en la infancia o en experiencias pasadas no resueltas.
En este tipo de terapia, el proceso es más profundo e introspectivo. El terapeuta y el paciente exploran juntos el significado simbólico de los síntomas, los sueños, los lapsus, los vínculos afectivos y los mecanismos de defensa.
La psicoterapia psicodinámica es recomendable para quienes desean entender su mundo interno con mayor profundidad, abordar patrones repetitivos en sus relaciones o trabajar en su identidad.
Terapia humanista: centrada en el potencial del ser
En el panorama terapéutico de la Ciudad de México, también es común encontrar psicólogos que trabajan desde un enfoque humanista. Esta perspectiva parte de la premisa de que cada persona tiene la capacidad innata de crecer, sanar y autorrealizarse si se encuentra en un ambiente de aceptación incondicional y autenticidad.
Terapias como la terapia centrada en la persona (de Carl Rogers), la terapia Gestalt y la logoterapia son algunas de las más representativas de esta corriente. Suelen ser útiles para mejorar la autoestima, clarificar decisiones importantes o atravesar procesos de transformación personal.
Terapia sistémica: más allá del individuo
Cuando los conflictos involucran a otras personas, como en el caso de parejas o familias, un psicólogo en la CDMX especializado en terapia sistémica puede ser de gran ayuda. Este enfoque se basa en entender a la persona dentro de su contexto relacional y aborda las dinámicas que se generan en los sistemas de convivencia.
La terapia de pareja, por ejemplo, permite trabajar la comunicación, la resolución de conflictos y el fortalecimiento del vínculo. En la terapia familiar se busca restablecer el equilibrio en la estructura y roles familiares, fomentando una convivencia más saludable.
Este tipo de terapia es recomendable cuando los síntomas individuales parecen tener su origen o mantenerse dentro de un entorno relacional disfuncional.
Terapia breve: soluciones en menor tiempo
Algunos psicólogos en la capital mexicana ofrecen terapias breves centradas en soluciones, que se enfocan en objetivos específicos y utilizan los recursos del paciente para generar cambios efectivos en un corto plazo.
En lugar de analizar las causas profundas del problema, se trabaja en identificar lo que sí funciona, diseñar estrategias nuevas y reforzar las excepciones al conflicto. Este tipo de intervención suele durar entre 5 y 20 sesiones y es útil en momentos de crisis, decisiones importantes o bloqueos puntuales.
Terapias corporales y alternativas en la Ciudad de México
Además de los enfoques clínicos tradicionales, es cada vez más común encontrar psicólogos en CDMX que integran terapias alternativas como parte de su práctica. Estas pueden incluir:
- Terapia corporal o bioenergética, que trabaja el vínculo entre emociones y cuerpo.
- Mindfulness o atención plena, útil para el manejo del estrés y la ansiedad.
- Terapia artística o expresiva, en la que se utilizan recursos como el dibujo, la escritura o la música como medio terapéutico.
- Terapias transpersonales, que abordan la dimensión espiritual del ser humano.
Si bien no todos estos enfoques cuentan con el mismo respaldo científico, muchas personas reportan beneficios significativos cuando se utilizan como complemento a la terapia tradicional, siempre bajo la guía de un profesional ético y capacitado.
Consideraciones al elegir el tipo de terapia adecuada
Elegir el tipo de tratamiento psicológico más adecuado depende de múltiples factores: la naturaleza del problema, la personalidad del paciente, sus preferencias, la experiencia del terapeuta y los objetivos terapéuticos.
En muchos casos, los psicólogos en la Ciudad de México están formados en más de un enfoque, lo que les permite adaptar las intervenciones a las necesidades particulares de cada persona. Algunos incluso trabajan con modelos integrativos que combinan lo mejor de varias corrientes para brindar una atención más completa.
También es válido cambiar de enfoque o terapeuta si el proceso no genera el vínculo de confianza necesario. La relación terapéutica es un elemento clave para el éxito del tratamiento.
Cuidar la salud mental es una decisión que requiere compromiso, pero que ofrece resultados transformadores. La amplia variedad de terapias disponibles en la CDMX permite que cada persona encuentre un camino adecuado para sanar, crecer o simplemente vivir con mayor bienestar. Consultar con un profesional capacitado es el primer paso para iniciar ese proceso con seguridad.
-
¿Qué enfermedades trata un pediatra en Tijuana?
Un pediatra es un especialista en medicina infantil cuya labor va más allá del tratamiento de enfermedades comunes. Se encarga del seguimiento integral del crecimiento y desarrollo del niño desde su nacimiento hasta la adolescencia, incluyendo la prevención, diagnóstico y tratamiento de enfermedades agudas y crónicas. Contar con un pediatra en Tijuana capacitado y actualizado es esencial para garantizar el bienestar físico, emocional y social de los menores.
Las enfermedades que atiende un pediatra abarcan múltiples sistemas del cuerpo y se presentan en diferentes etapas del desarrollo infantil. A continuación, se detallan los padecimientos más frecuentes que son tratados por estos especialistas en la región.
Infecciones respiratorias y enfermedades virales
Una de las causas más frecuentes de consulta con un pediatra en Tijuana son las infecciones respiratorias. Estas incluyen cuadros como:
- Resfriado común
- Faringitis
- Laringitis
- Bronquitis
- Neumonía
- Gripe (influenza)
Estas enfermedades, provocadas en su mayoría por virus, suelen ser recurrentes en niños pequeños debido a la inmadurez de su sistema inmunológico. El pediatra se encarga de determinar si se trata de una infección viral que requiere solo control de síntomas, o si hay una infección bacteriana que amerita tratamiento antibiótico.
También supervisa complicaciones como la otitis media (infección del oído), sinusitis o amigdalitis, y da seguimiento para evitar secuelas respiratorias.
Trastornos gastrointestinales y digestivos en niños
Otra causa común de atención pediátrica son los problemas gastrointestinales. Un pediatra en Tijuana está capacitado para tratar afecciones como:
- Diarrea aguda y crónica
- Estreñimiento funcional
- Reflujo gastroesofágico
- Intolerancias alimentarias (como la lactosa)
- Alergias alimentarias
- Infecciones parasitarias
Además, ante síntomas como dolor abdominal recurrente, vómitos persistentes o sangrado en las evacuaciones, el pediatra realiza una valoración clínica completa y puede solicitar estudios diagnósticos o derivar al niño con un gastroenterólogo pediátrico si es necesario.
Enfermedades exantemáticas y dermatológicas infantiles
Durante la infancia es común la aparición de enfermedades virales que se manifiestan con fiebre y erupciones cutáneas. Entre las enfermedades exantemáticas más comunes atendidas por un pediatra se encuentran:
- Varicela
- Sarampión
- Rubéola
- Exantema súbito
- Eritema infeccioso
- Escarlatina
El pediatra también puede diagnosticar y tratar afecciones dermatológicas como dermatitis atópica, impétigo, urticaria, infecciones por hongos o virus (como molusco contagioso) y picaduras con reacciones alérgicas.
Contar con un pediatra en Tijuana permite realizar un diagnóstico adecuado para diferenciar entre cuadros infecciosos, alérgicos o inflamatorios, y aplicar el tratamiento oportuno.
Afecciones crónicas en niños y adolescentes
Los pediatras también brindan seguimiento a enfermedades crónicas que requieren control periódico, ajuste de tratamiento y orientación para la familia. Entre estas se incluyen:
- Asma bronquial
- Diabetes tipo 1
- Epilepsia
- Trastornos del crecimiento
- Afecciones cardíacas congénitas
- Enfermedades renales
- Enfermedades autoinmunes
El pediatra en Tijuana actúa como el médico principal que coordina la atención con otros especialistas pediátricos cuando es necesario, garantizando una atención integral y continua.
Trastornos del desarrollo y del aprendizaje
Durante las visitas de control, los pediatras evalúan el desarrollo neurológico, motor, cognitivo y del lenguaje. Cuando se detectan retrasos o alteraciones, pueden diagnosticar trastornos como:
- Trastorno del espectro autista
- Trastorno por déficit de atención e hiperactividad (TDAH)
- Retrasos en el lenguaje
- Dificultades en el aprendizaje
- Problemas de conducta
El diagnóstico temprano permite iniciar terapias de intervención adecuadas que mejoran el pronóstico del niño. Un pediatra en Tijuana con formación en desarrollo infantil es clave para acompañar este proceso de forma sensible y profesional.
Problemas de nutrición y crecimiento infantil
El estado nutricional de los niños influye directamente en su salud presente y futura. Los pediatras están entrenados para detectar signos de malnutrición, ya sea por deficiencia (bajo peso, talla baja, anemia) o por exceso (sobrepeso u obesidad).
En Tijuana, donde los índices de obesidad infantil están en aumento, los pediatras desempeñan un papel fundamental en la prevención de enfermedades metabólicas desde la infancia. A través de valoraciones periódicas, orientan a las familias sobre hábitos de alimentación, actividad física y salud integral.
Enfermedades prevenibles por vacunación
Uno de los pilares del trabajo del pediatra es la prevención. Gracias a las vacunas, muchas enfermedades infecciosas potencialmente graves pueden evitarse. Entre las enfermedades inmunoprevenibles se encuentran:
- Hepatitis B
- Tos ferina
- Difteria
- Poliomielitis
- Neumonía por neumococo
- Meningitis
-
 Sarampión
Sarampión
-
Rubéola
- Varicela
- Virus del papiloma humano
El pediatra en Tijuana administra las vacunas de acuerdo con el esquema nacional de vacunación y recomienda otras adicionales si es necesario, como la vacuna contra el rotavirus o la influenza.
Atención en etapas específicas del crecimiento
Cada etapa de la infancia trae consigo necesidades médicas específicas. El pediatra no solo trata enfermedades, también realiza revisiones periódicas para evaluar:
- Desarrollo psicomotor en lactantes
- Salud escolar y vacunas
- Pubertad y salud adolescente
- Higiene, sueño y salud bucal
- Cambios emocionales y conductuales
Además, orienta sobre la prevención de accidentes, el uso adecuado de dispositivos de seguridad, y la promoción de un estilo de vida saludable desde los primeros años.
Contar con un pediatra en Tijuana garantiza una atención médica continua, preventiva y especializada en cada una de las etapas del desarrollo infantil. Además del diagnóstico y tratamiento de enfermedades, este profesional cumple un rol educativo y de acompañamiento para las familias que buscan cuidar la salud integral de sus hijos con respaldo profesional.
-
¿Cuánto cuesta una consulta con otorrinolaringólogos en Puebla?
Conocer el costo de una primera valoración médica es fundamental para planificar el cuidado de la salud auditiva, nasal y de la garganta. Los pacientes que buscan información sobre ¿Cuánto cuesta una consulta con otorrinolaringólogos en Puebla? suelen preguntarse qué rangos de precio existen, qué servicios están incluidos y cómo elegir la opción más adecuada según su presupuesto. A continuación, se detallan los aspectos que influyen en el precio de la consulta, los rangos de tarifas en distintos entornos y recomendaciones para obtener un buen balance entre calidad y costo.
Factores que determinan el costo de la consulta con otorrinolaringólogos en Puebla
El precio de una consulta con un especialista en otorrinolaringología puede variar significativamente según diversos criterios:
- Experiencia y prestigio del médico: Profesionales con amplia trayectoria o reconocidos por subespecialidades (otología, rinología, laringología) suelen cobrar tarifas más elevadas.
- Infraestructura y ubicación de la clínica: Consultorios ubicados en zonas de alto nivel económico, como Lomas de Angelópolis o el Centro Histórico, suelen tener precios superiores a los de colonias más periféricas.
- Tipo de institución: Hospitales privados de alta especialidad, clínicas de grupo y consultorios independientes manejan esquemas de cobro distintos.
- Duración y alcance de la consulta: Valoraciones que incluyen exploración completa de oído, nariz, garganta y cuello o que emplean instrumentación avanzada pueden elevar el costo.
- Servicios adicionales incluidos: Algunas consultas ya consideran audiometría básica, endoscopía nasal o timpanometría. Otras la cobran por separado.
Estos elementos configuran el rango de precios que un paciente debe revisar antes de agendar su cita.
Rango de precios en clínicas privadas de Puebla
Para responder a la pregunta ¿Cuánto cuesta una consulta con otorrinolaringólogos en Puebla? en el sector privado, se pueden identificar los siguientes rangos aproximados:
- Consultorios independientes y médicos en formación: Entre $500 y $800 MXN por consulta. Suelen ofrecer valoración básica sin pruebas complementarias.
- Clínicas privadas de nivel medio: Entre $800 y $1,300 MXN. Aquí se incluyen a menudo exploraciones con otoscopio, rinoscopio y algunas pruebas simples, como la otoscopía con cámara o evaluación de reflejos vestibulares.
- Hospitales de alta especialidad y subespecialistas: De $1,300 a $2,500 MXN por consulta. Pueden incorporar audiometría tonal, timpanometría básica y una revisión más profunda de laringe y faringe.
En muchos casos, estos precios no incluyen estudios diagnósticos avanzados (videonasofibrolaringoscopía, prueba de sueño, resonancia magnética), los cuales se facturan de forma independiente.
Opciones en el sector público y seguros médicos
Quienes cuentan con seguridad social o buscan una alternativa de menor costo pueden explorar:
- IMSS/ISSSTE: La consulta con el médico de primer contacto es gratuita y, tras referencia, la valoración con otorrinolaringólogo también suele estar cubierta, sin costo adicional para el asegurado. Los tiempos de espera pueden ser largos y la oferta de estudios diagnósticos limitada a la demanda institucional.
- Seguros privados de gastos médicos mayores: Cubren parte o la totalidad del costo de la consulta, dependiendo del plan. Es común que requieran coaseguro o deducible. Revisar la cláusula de “reembolso hasta X% de tarifas recomendadas” es esencial para no llevarse sorpresas.
- Programas de salud estatal: En ocasiones, el gobierno de Puebla ofrece campañas de salud auditiva con consultas a precios muy bajos (por ejemplo, $200–$300 MXN) o gratuitas en hospitales estatales, principalmente durante ferias de salud.
Estas modalidades permiten acceder a especialistas sin incurrir en los montos máximos de la tarifa privada.
Servicios complementarios y pruebas diagnósticas
La valoración inicial puede incluir o derivar a estudios que generan costos adicionales. Algunos de los más habituales son:
- Audiometría tonal y verbal: $400–$700 MXN
- Timpanometría y reflejo estapedial: $300–$500 MXN
- Endoscopía nasal (nasofibrolaringoscopía): $1,000–$1,800 MXN
- Pruebas de sueño (polisomnografía): $2,500–$5,000 MXN
- Tomografía computarizada de senos paranasales: $1,200–$2,500 MXN
Algunos consultorios ofrecen paquetes que combinan la consulta y ciertas pruebas básicas con un descuento global. Investigar estas promociones puede significar un ahorro de hasta 20 % frente a adquirir cada servicio por separado.
Formas de pago y paquetes promocionales
Para facilitar el acceso y la planeación financiera, muchas clínicas y hospitales en Puebla aceptan:
- Tarjetas de crédito y débito: Con la posibilidad de diferir en pagos sin intereses, especialmente en planes mayores a $1,000 MXN.
- Transferencia bancaria y pagos en línea: Ideal para quienes desean un recibo inmediato y registran gastos médicos.
- Pagos en efectivo con descuento: Algunas clínicas ofrecen un 5–10 % de descuento al liquidar en efectivo.
- Planes de financiamiento o mensualidades: Destinados a tratamientos prolongados, como rehabilitación vestibular o terapia de voz.
Preguntar por promociones en temporadas bajas (por ejemplo, enero-febrero) o durante el Día Mundial de la Audición (marzo) puede resultar en costos más accesibles.
Recomendaciones para una consulta de calidad y costo-beneficio
Para maximizar el valor de la inversión en salud, conviene:
- Verificar credenciales y certificaciones: Asegurarse de que el médico esté avalado por el Consejo Mexicano de Otorrinolaringología.
- Buscar opiniones de otros pacientes: Revisar reseñas en línea y testimonios sobre atención, puntualidad y seguimiento.
- Comparar varios consultorios: Solicitar cotizaciones detalladas (consulta y pruebas incluidas) para evaluar la mejor opción.
- Revisar cobertura de seguro: Confirmar anticipadamente montos autorizados y requisitos de reembolso.
- Aprovechar paquetes integrales: Si se sospecha de afecciones multiárea, es mejor optar por un paquete que incluya exploración y estudios básicos.
Con esta información, los pacientes en Puebla pueden responder con certeza a la pregunta ¿Cuánto cuesta una consulta con otorrinolaringólogos en Puebla? y tomar decisiones financieras acertadas que no comprometan la calidad de la atención médica.

-
¿Cuándo debo acudir con un ortopedista en Puebla?
Los problemas musculoesqueléticos afectan la calidad de vida de millones de personas, y muchas veces se subestiman hasta que el dolor o la limitación del movimiento se vuelven insoportables. Un ortopedista es el médico especialista en el diagnóstico, tratamiento y prevención de enfermedades del sistema músculo-esquelético, incluyendo huesos, articulaciones, ligamentos, tendones y músculos. Reconocer el momento adecuado para consultar con un ortopedista en Puebla puede marcar una gran diferencia en la recuperación y en la prevención de complicaciones.
Dolor persistente o recurrente en articulaciones y músculos
Uno de los motivos más comunes por los que se recomienda acudir con un ortopedista en Puebla es la presencia de dolor persistente en las articulaciones, los músculos o los huesos. Si el malestar se mantiene por más de una semana, o aparece de forma recurrente sin causa aparente, es importante consultar con un especialista. En algunos casos, este dolor puede ser signo de desgaste articular, lesiones mal curadas o enfermedades inflamatorias como la artritis.
Un ortopedista puede realizar una evaluación clínica y solicitar estudios de imagen para determinar el origen del dolor. A partir de ahí, establecerá un tratamiento adecuado que puede incluir desde terapia física hasta intervenciones quirúrgicas.
Lesiones por actividad física o accidentes
Las personas activas, deportistas o quienes han sufrido caídas o accidentes automovilísticos pueden presentar lesiones como esguinces, fracturas, desgarros o luxaciones. En estos casos, el ortopedista en Puebla es el médico indicado para evaluar la magnitud del daño y establecer el manejo adecuado.
El tratamiento temprano por parte de un ortopedista puede evitar que una lesión aguda se vuelva crónica. Además, el seguimiento especializado favorece una recuperación más rápida y segura, minimizando el riesgo de secuelas funcionales.
Dificultad para moverse o pérdida de movilidad
Cuando una persona experimenta rigidez, limitación para caminar, subir escaleras o realizar movimientos cotidianos, es momento de considerar una consulta con un ortopedista. La pérdida de movilidad puede tener múltiples causas, desde artrosis hasta problemas en la columna vertebral o lesiones de tejidos blandos.
En Puebla, un ortopedista podrá realizar pruebas funcionales y estudios complementarios como resonancias magnéticas o radiografías para identificar el origen del problema y brindar soluciones personalizadas. En muchos casos, una intervención oportuna puede evitar cirugías futuras.
Deformidades óseas o problemas de postura
La presencia de desviaciones en la columna, alteraciones en el crecimiento óseo o problemas posturales también son razones frecuentes para visitar a un ortopedista. En niños y adolescentes, estos problemas deben atenderse lo antes posible para corregir el desarrollo y evitar futuras complicaciones.
Un ortopedista en Puebla con experiencia pediátrica puede detectar y tratar condiciones como escoliosis, pies planos o dismetría de extremidades. En adultos, también puede atender complicaciones relacionadas con el desgaste óseo, las alteraciones de marcha o las secuelas de fracturas.
Dolor lumbar o cervical de causa no clara
El dolor de espalda, tanto en la región lumbar como en la cervical, es uno de los padecimientos más comunes en la población. Muchas veces se atribuye al estrés o a malas posturas, pero cuando este dolor no mejora con reposo, automedicación o fisioterapia, es recomendable acudir con un ortopedista.
En Puebla, los especialistas en ortopedia cuentan con las herramientas necesarias para descartar hernias discales, estenosis espinal, lesiones musculares profundas o pinzamientos nerviosos que pueden estar afectando la columna. El tratamiento oportuno puede incluir medicamentos, ejercicios guiados o, en algunos casos, cirugía mínimamente invasiva.
Seguimiento de enfermedades crónicas articulares
Los pacientes con diagnóstico previo de enfermedades como artrosis, osteoporosis, artritis reumatoide o lupus deben tener un seguimiento periódico con un ortopedista. Estas condiciones pueden generar deformidades, dolor crónico y limitaciones funcionales si no se controlan adecuadamente.
Un ortopedista en Puebla puede formar parte del equipo multidisciplinario que da seguimiento a estas enfermedades, ajustando tratamientos y proponiendo intervenciones que mejoren la calidad de vida del paciente. El objetivo es preservar la funcionalidad de las articulaciones el mayor tiempo posible.
Cirugías ortopédicas y rehabilitación
Si has sido sometido a una cirugía ortopédica, como colocación de prótesis de cadera o rodilla, corrección de fracturas o liberación de nervios, el seguimiento con tu ortopedista es indispensable. En Puebla, los especialistas brindan acompañamiento durante todo el proceso de recuperación, desde la intervención hasta la rehabilitación física.
El control postoperatorio permite verificar que la recuperación siga su curso sin complicaciones, ajustar medicamentos y supervisar el progreso funcional del paciente. Además, el ortopedista trabaja de la mano con fisioterapeutas para asegurar una reintegración plena a las actividades diarias.
Atención especializada para adultos mayores
Las personas mayores son especialmente propensas a padecer trastornos ortopédicos como fracturas por fragilidad, desgaste articular o caídas frecuentes. En estos casos, contar con un ortopedista en Puebla que se enfoque en geriatría ortopédica puede marcar una gran diferencia.
El especialista evaluará el estado óseo general, sugerirá medidas de prevención de caídas, prescribirá suplementos o tratamientos para la densidad ósea y recomendará ejercicios seguros para mantener la movilidad.
Un diagnóstico temprano y un plan de acción adecuado son esenciales para preservar la independencia y prevenir discapacidades.
Acudir con un ortopedista en Puebla en el momento correcto puede evitar complicaciones, reducir el dolor y mejorar significativamente la movilidad. No es necesario esperar a que el dolor se vuelva insoportable para buscar atención especializada. Si presentas alguno de los signos mencionados, agenda una valoración con un ortopedista de confianza y da el primer paso hacia tu recuperación.
-
¿Cómo elegir al mejor ortodoncista en Puebla para mi hijo?
Cuando se trata de la salud bucal de los hijos, los padres buscan lo mejor: atención profesional, trato humano y resultados confiables. Elegir al mejor ortodoncista en Puebla para un niño no solo influye en la estética de su sonrisa, sino también en su desarrollo facial, la función masticatoria y su autoestima. Ante la amplia oferta de especialistas, es fundamental saber qué aspectos considerar para tomar una decisión informada y segura.
Importancia de acudir con un ortodoncista certificado
 No todos los odontólogos están capacitados para realizar tratamientos de ortodoncia. Un ortodoncista es un profesional que, además de su formación como dentista, ha cursado estudios de posgrado en ortodoncia, lo que lo habilita para diagnosticar y tratar alteraciones en la posición dental y en el desarrollo de los maxilares.
No todos los odontólogos están capacitados para realizar tratamientos de ortodoncia. Un ortodoncista es un profesional que, además de su formación como dentista, ha cursado estudios de posgrado en ortodoncia, lo que lo habilita para diagnosticar y tratar alteraciones en la posición dental y en el desarrollo de los maxilares.Al elegir un ortodoncista en Puebla para tu hijo, es indispensable verificar que cuente con cédula profesional como especialista y esté registrado ante instituciones oficiales. También es recomendable que forme parte de asociaciones reconocidas, como el Colegio Mexicano de Ortodoncia o la Asociación Mexicana de Ortodoncia, lo cual respalda su compromiso con la actualización continua y la ética profesional.
Experiencia en ortodoncia infantil y manejo del crecimiento
Los niños no son pacientes pequeños: tienen necesidades muy distintas a las de los adultos. Por eso, es importante buscar un ortodoncista en Puebla con experiencia en ortodoncia interceptiva y ortopedia dentofacial, disciplinas que se enfocan en guiar el crecimiento facial desde etapas tempranas para prevenir complicaciones futuras.
El ortodoncista infantil debe ser capaz de evaluar el momento ideal para intervenir, considerando factores como la erupción de los dientes permanentes, el crecimiento de los huesos maxilares, la presencia de hábitos nocivos (succión del pulgar, respiración bucal) y el desarrollo armónico del rostro.
Un tratamiento a tiempo puede evitar extracciones dentales innecesarias, mejorar la función respiratoria y facilitar la correcta pronunciación del habla.
Valoraciones completas y diagnóstico personalizado
El mejor ortodoncista en Puebla para tu hijo será aquel que realice una evaluación clínica detallada, sin prisas ni decisiones improvisadas. Una valoración ortodóntica de calidad incluye:
- Historia clínica completa.
- Estudio radiográfico panorámico y cefalométrico.
- Fotografías intraorales y extraorales.
- Modelos de estudio digitales o en yeso.
Con esta información, el ortodoncista puede establecer un diagnóstico integral y proponer un plan de tratamiento personalizado, adaptado a la edad, necesidades y características faciales del niño. Este enfoque garantiza que las decisiones se tomen con base en evidencia clínica, no en criterios estéticos aislados.
Tecnología moderna y opciones de tratamiento actualizadas
La innovación tecnológica ha transformado la ortodoncia, ofreciendo tratamientos más cómodos, precisos y estéticos. El mejor ortodoncista en Puebla para tu hijo será aquel que trabaje con herramientas modernas y materiales de calidad, como:
- Brackets metálicos de bajo perfil, ideales para niños activos.
- Brackets cerámicos o estéticos para adolescentes que buscan discreción.
- Alineadores transparentes pediátricos, en casos seleccionados.
- Escáneres intraorales en lugar de moldes tradicionales.
- Programas digitales de simulación del tratamiento.
Además, el uso de software ortodóntico permite al especialista predecir el desarrollo del caso y ajustar el plan en tiempo real, lo que mejora la experiencia del paciente y optimiza los resultados.
Trato empático y comunicación con el niño
Uno de los aspectos más relevantes al elegir un ortodoncista en Puebla es la empatía y cercanía con los pacientes infantiles. Un buen especialista sabe cómo ganarse la confianza del niño, explicar los procedimientos con lenguaje adecuado y manejar el miedo o la ansiedad con respeto y paciencia.
La experiencia ortodóntica debe ser positiva, no traumática. Un consultorio diseñado para niños, un ambiente relajado y un equipo amable hacen la diferencia. Además, el ortodoncista debe mantener una comunicación clara con los padres, resolviendo dudas y brindando orientación continua sobre el avance del tratamiento.
Costos claros y facilidades de pago
El tratamiento ortodóntico representa una inversión a mediano plazo, por lo que es esencial que el ortodoncista en Puebla brinde un presupuesto claro desde el inicio. Este debe incluir:
- Costos de estudios iniciales.
- Colocación de aparatología.
- Mensualidades o ajustes periódicos.
- Costo de los retenedores al finalizar el tratamiento.
Muchos consultorios ofrecen planes de pago flexibles, descuentos por pago de contado o promociones familiares. Asegúrate de que las condiciones estén por escrito y que no existan cargos ocultos.
Seguimiento y atención posterior al tratamiento
El compromiso del ortodoncista no termina con la retirada de los brackets o alineadores. Es fundamental que el especialista realice un seguimiento posterior, que incluya:
- Colocación y revisión de retenedores.
- Citas de control para monitorear estabilidad dental.
- Revisión del crecimiento facial, en caso de pacientes en etapa de desarrollo.
Este seguimiento es clave para conservar los resultados obtenidos y prevenir recaídas que requieran tratamientos correctivos en el futuro.
Elegir al ortodoncista adecuado en Puebla para tu hijo es una decisión que impactará directamente en su salud, funcionalidad oral y confianza personal. Dedicar tiempo a investigar, preguntar y comparar opciones profesionales es un paso esencial para garantizar que tu hijo reciba una atención segura, personalizada y de alta calidad desde el primer día.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.